En este artículo, hablaremos sobre la medicina funcional y como la mala alimentación en Panamá impulsa la epidemia metabólica. También se detallara en cómo intervenimos con herramientas integrativas no invasivas para la detección de las mismas y su mejora.
RESUMEN
La Medicina Funcional e Integrativa (MFI) integra enfoques convencionales y complementarios en un cuidado coordinado, multimodal y centrado en la persona, con fuerte énfasis en nutrición y estilo de vida. En Panamá, la prevalencia de sobrepeso/obesidad en ≥15 años alcanzó 71.6% en 2022, y la diabetes muestra una tendencia ascendente desde 2000, con la ENSPA-2019 estimando ~14.4% de prevalencia en ≥15 años. Estos patrones se asocian con alimentación alta en azúcares libres (especialmente bebidas azucaradas), harinas refinadas y frituras. La MFI propone intervenir sobre causas y mecanismos (resistencia a insulina, inflamación, disbiosis, sueño/estrés/sedentarismo) mediante planes nutricionales y conductuales personalizados.
Metodologia
Revisión narrativa de fuentes institucionales y académicas (NCCIH/NIH, OPS/PAHO, MINSA Panamá, ENSPA, literatura revisada por pares) publicadas entre 2000–2025, con prioridad a perfiles país y reportes epidemiológicos recientes para Panamá, y estudios observacionales/ensayos/práctica clínica en MFI.
¿Qué es la Medicina Funcional e Integrativa?
La medicina integrativa coordina enfoques convencionales y complementarios (p. ej., fármacos y rehabilitación junto a nutrición, mindfulness, acupuntura, probióticos) con una visión de persona completa, promoviendo intervenciones multimodales y trabajo interdisciplinario.
La medicina funcional es un modelo centrado en el paciente que busca responder “¿por qué estás enfermo?”, conectando factores biológicos/ambientales con mecanismos (resistencia a la insulina, inflamación crónica de bajo grado, disfunción mitocondrial, alteraciones de microbiota y ejes neuroendocrinos), para personalizar la intervención —comenzando por una estrategia “food-first”.
VINCULO de la MFI-nutrición: Marco fisiopatológico
El marco fisiopatológico de la Medicina Funcional e Integrativa explica cómo los hábitos alimentarios influyen en las redes biológicas que regulan energía, inflamación, metabolismo y defensa inmunológica. En la última década, múltiples estudios han confirmado que los trastornos metabólicos (diabetes, dislipidemia, obesidad, hígado graso no alcohólico) son el resultado de alteraciones crónicas en las vías de señalización celular, muchas de ellas originadas por la dieta moderna.
1. Eje glucosa–insulina: El exceso de azúcares simples y harinas refinadas eleva de forma repetida la glucosa plasmática, forzando una respuesta insulínica elevada. Este estímulo continuo provoca resistencia a la insulina a nivel hepático y muscular, promoviendo almacenamiento de grasa visceral y dislipidemia. En Panamá, donde el consumo de bebidas azucaradas es de los más altos de la región, este eje representa el pilar fisiopatológico de la epidemia de diabetes tipo 2.
2. Eje inflamatorio–oxidativo: Las grasas trans, frituras y exceso calórico inducen la activación crónica del NF-κB y la producción de citoquinas inflamatorias (IL-6, TNF-α). Esta inflamación de bajo grado afecta la función mitocondrial, altera la señalización hormonal y acelera el envejecimiento metabólico. La MFI aborda este eje mediante la incorporación de alimentos antiinflamatorios (omega-3, antioxidantes, polifenoles) y reducción del estrés oxidativo mediante descanso adecuado y control del estrés.
3. Eje intestino–microbiota–inmunidad: La microbiota intestinal es un sistema endocrino e inmunológico en sí mismo. Las dietas bajas en fibra y altas en ultraprocesados reducen la diversidad bacteriana y aumentan la permeabilidad intestinal, generando el llamado 'intestino permeable'. Esto permite el paso de endotoxinas al torrente sanguíneo y amplifica la inflamación sistémica. Restaurar la salud intestinal es un objetivo central de la MFI a través de fibra, prebióticos, fermentados y reducción de azúcares simples.
4. Eje neuroendocrino y estrés: El estrés crónico activa el eje HPA (hipotálamo-hipófisis-adrenal), elevando cortisol y contribuyendo a hiperglucemia, aumento de apetito y resistencia a la leptina. La MFI reconoce el impacto de la mente sobre el metabolismo e integra estrategias de relajación, sueño reparador y ejercicio adaptado al paciente.
5. Disfunción mitocondrial y energía celular: La alimentación deficiente en micronutrientes (magnesio, coenzima Q10, B vitaminas) reduce la eficiencia energética celular. El resultado es fatiga, menor capacidad antioxidante y mayor vulnerabilidad a enfermedades crónicas. El enfoque funcional busca reactivar la biogénesis mitocondrial mediante alimentación rica en vegetales, grasas saludables y actividad física regular. En conjunto, estos ejes fisiopatológicos explican por qué la mala alimentación panameña —rica en azúcares, frituras y harinas— genera una 'tormenta metabólica'. La Medicina Funcional e Integrativa busca interrumpir este ciclo restaurando la homeostasis interna a través de una nutrición densa en nutrientes, hábitos equilibrados y educación del paciente.
¿Cómo la alimentación en Panamá aumenta la epidemia metabólica?
Panamá, y muchos países a nivel de latinoamericanos presenta patrones muy frecuentes entre sus habitantes: Alta ingesta de bebidas azucaradas, harinas refinadas y frituras; baja densidad de fibra, legumbres, pescado y verduras. Esto eleva la carga glucemia, inflamación y adiposidad visceral. En pocas palabras, todos son factores de riesgo para la aparición de RESISTENCIA A LA INSULINA y SINDROMES METABÓLICOS.
Entre ellos tenemos:
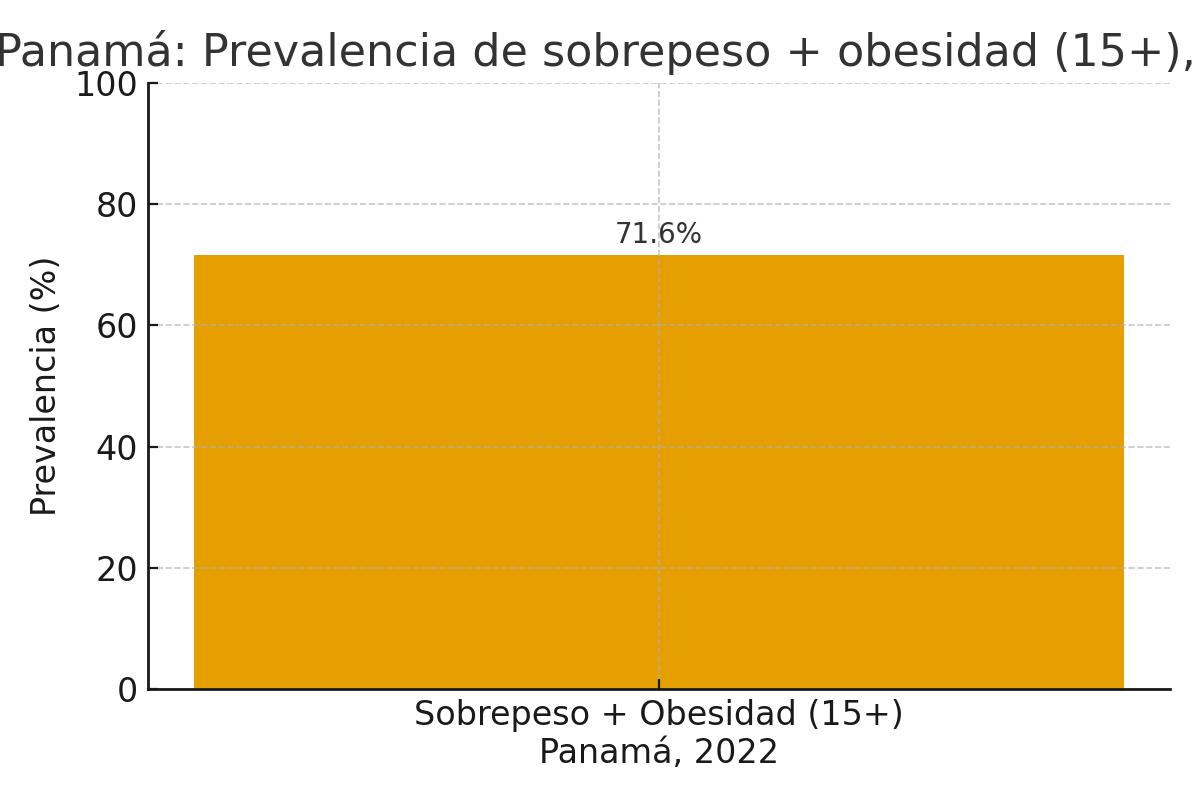
- Obesidad/Sobrepeso: 71.6% en aumento, en personas mayores de 15 años desde el 2022.
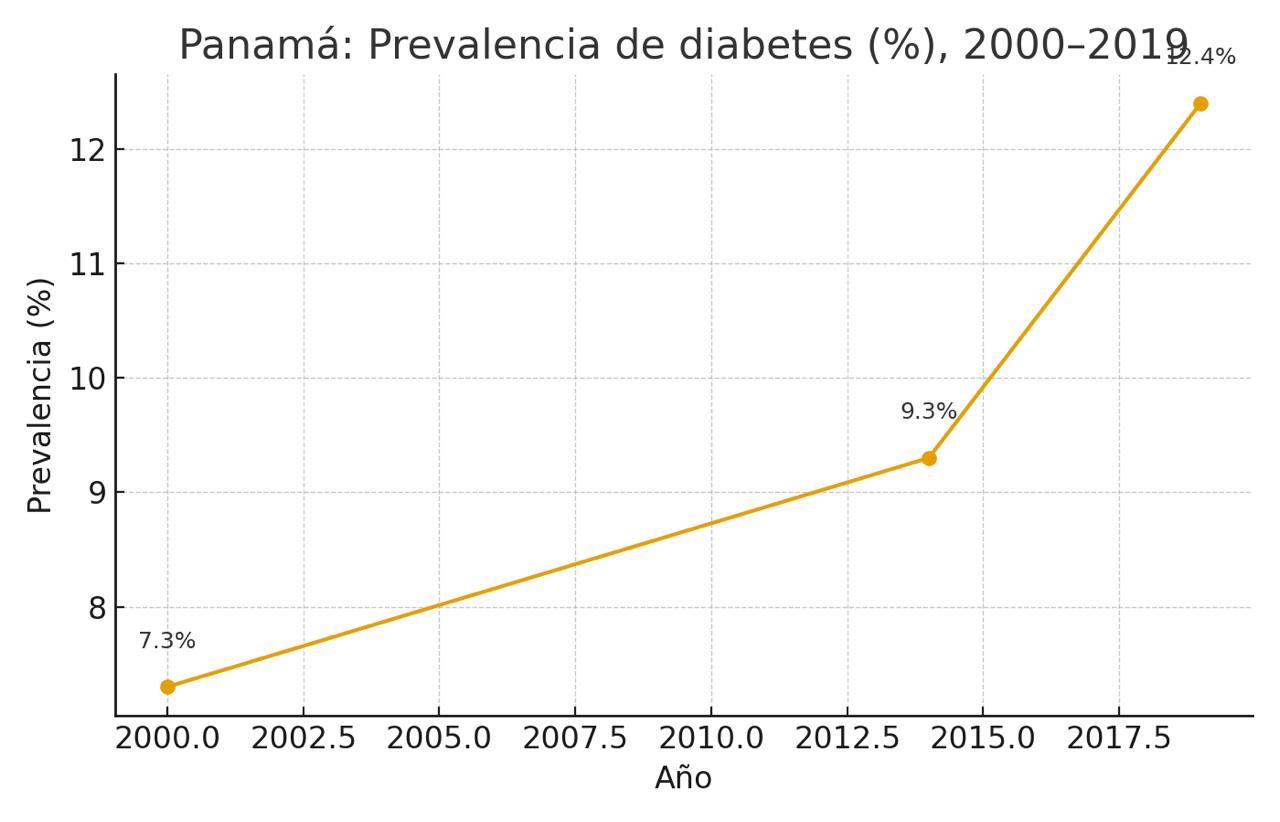
- Diabetes en ascenso: 7.3% (2000) → 9.3% (2014) y estimaciones recientes en 12–14% (ENSPA 2019/estudios nacionales).
- Bebidas azucaradas: Panamá adoptó en 2019 un impuesto selectivo (7% gaseosas; 5% otras bebidas azucaradas; 10% jarabes) como medida para reducir su consumo, dada su asociacionismo con diabetes y eventos cardiovasculares.
Evidencia global reciente: en 2020, las bebidas azucaradas se vincularon a ~10% de los nuevos casos de diabetes tipo 2 y a >1 millón de casos anuales de enfermedad cardiovascular, con mayor carga proporcional en Latinoamérica y el Caribe.
IMPACTO DE ENFERMEDADES METABOLICAS
Las enfermedades metabólicas se han convertido en el desafío de salud pública más grande del siglo XXI en Panamá. Entre ellas destacan la diabetes tipo 2, la hipertensión arterial y la obesidad, las cuales comparten un origen común: una mala alimentación, el sedentarismo y el estrés crónico. Estas patologías, estrechamente interconectadas, alteran los sistemas endocrino, cardiovascular, inmunológico y neurológico, y generan un círculo vicioso de inflamación crónica, resistencia hormonal y deterioro progresivo de órganos vitales.
Mecanismos que las originan
La base de estas enfermedades es una disfunción metabólica producto del exceso calórico y del consumo frecuente de alimentos ultraprocesados, ricos en azúcares refinados, grasas trans y harinas blancas.Este tipo de alimentación produce picos constantes de glucosa e insulina, que a largo plazo generan resistencia a la insulina. Cuando las células dejan de responder correctamente a esta hormona, la glucosa se acumula en la sangre y los tejidos comienzan a deteriorarse. De manera paralela, la dieta baja en fibra y antioxidantes daña la microbiota intestinal, aumentando la permeabilidad del intestino y permitiendo el paso de endotoxinas al torrente sanguíneo. Esto origina un estado de inflamación sistémica de bajo grado, silenciosa pero constante, que impacta todos los órganos.
El estrés crónico y la falta de sueño agravan este cuadro: el exceso de cortisol altera la regulación de glucosa, aumenta el apetito, promueve la acumulación de grasa abdominal y acelera el envejecimiento metabólico.
Estos mecanismos se entrelazan y preparan el terreno para el desarrollo de diabetes, hipertensión, dislipidemias y enfermedades cardiovasculares.
Afectación de la salud física
a) Diabetes tipo 2
La diabetes altera la capacidad del cuerpo para utilizar la glucosa como fuente de energía.
El exceso de azúcar circulante daña los vasos sanguíneos y los nervios, provocando neuropatía periférica, retinopatía diabética, nefropatía e incrementando el riesgo de infarto y accidente cerebrovascular.
En Panamá, la prevalencia de diabetes ha pasado del 7.3% en el año 2000 al 12.4% en 2019, y continúa aumentando. Esto implica un incremento significativo en amputaciones, ceguera y enfermedades renales crónicas que demandan diálisis a edades cada vez más tempranas.

b) Hipertensión arterial
La hipertensión es conocida como el “asesino silencioso”. Su origen está ligado a la inflamación endotelial, al exceso de sodio y a la rigidez arterial inducida por estrés oxidativo.
Afecta el corazón, el cerebro y los riñones, elevando el riesgo de infartos, accidentes cerebrovasculares, insuficiencia renal y demencia vascular.
En Panamá, alrededor del 44% de los adultos padece hipertensión, y más del 20% no lo sabe. La combinación de presión elevada con resistencia a la insulina multiplica el riesgo cardiovascular.
c) Sobrepeso y obesidad
El exceso de grasa corporal —especialmente la grasa visceral— es un órgano metabólicamente activo que libera adipocinas proinflamatorias (como IL-6 y TNF-α), contribuyendo a la resistencia a la insulina y a la inflamación crónica.
La obesidad no solo afecta la estética, sino que provoca hígado graso no alcohólico, síndrome metabólico, apnea del sueño y un aumento del riesgo de cáncer (colon, mama, endometrio y páncreas).
Actualmente, 7 de cada 10 panameños mayores de 15 años presentan sobrepeso u obesidad, un indicador alarmante de la magnitud del problema.

Factores que aumentan la vulnerabilidad en Panamá
Disponibilidad excesiva de comida rápida y bebidas azucaradas, accesibles y baratas.
Bajo consumo de frutas, vegetales y legumbres.
Estilo de vida sedentario, especialmente en zonas urbanas.
Estrés laboral y privación del sueño, que elevan el cortisol y empeoran la resistencia a la insulina.
Desigualdades socioeconómicas, que limitan el acceso a alimentos saludables y educación nutricional.
Estos factores hacen que los panameños sean más propensos a desarrollar enfermedades cardiovasculares, insuficiencia renal, accidentes cerebrovasculares, infertilidad y cánceres metabólicos.
Consecuencias sistemáticas y sociales
Las enfermedades metabólicas no afectan solo un órgano, sino que desencadenan un deterioro multisistémico:
Sistema cardiovascular: Mayor riesgo de aterosclerosis, infarto de miocardio y accidente cerebrovascular.
Sistema renal: Daño progresivo en los glomérulos por exceso de glucosa e hipertensión, llevando a insuficiencia renal crónica.
Sistema nervioso: Neuropatías periféricas, pérdida de sensibilidad, deterioro cognitivo y mayor riesgo de Alzheimer.
Sistema inmunológico: Inflamación crónica que disminuye la respuesta defensiva, aumentando la susceptibilidad a infecciones y retardando la cicatrización.
Sistema digestivo y hepático: Hígado graso, disbiosis intestinal y alteración del metabolismo lipídico.
Sistema hormonal: Disminución de testosterona, exceso de estrógenos, desequilibrio tiroideo y alteración del eje hipotálamo-adrenal.
A nivel social, estas enfermedades reducen la productividad laboral, aumentan los costos en atención médica y provocan una carga emocional y económica enorme en las familias.
La Caja de Seguro Social ha reportado que más del 40% de las consultas externas están relacionadas con enfermedades crónicas no transmisibles, principalmente diabetes e hipertensión.
Camino hacia la prevención
El abordaje de la medicina funcional e integrativa, con énfasis en nutrición, plantea una respuesta preventiva y restauradora. Promueve una alimentación basada en alimentos naturales, rica en fibra, suplementación, medicamentos y antioxidantes; fomenta la actividad física regular, la salud intestinal, el control del estrés y el sueño reparador.
El objetivo no es solo bajar de peso, sino revertir la disfunción metabólica, restaurar la sensibilidad hormonal y devolverle al cuerpo su capacidad de autorregulación.
Las políticas públicas también juegan un papel clave. Panamá ha avanzado con la Ley 114 de 2019 (impuesto a bebidas azucaradas) y campañas educativas sobre alimentación saludable. Sin embargo, aún se necesita una transformación cultural y educativa que promueva la conciencia sobre la conexión entre alimentación, mente y metabolismo.
CONCLUSIÓN
Las enfermedades metabólicas no son simples alteraciones numéricas en una analítica: son el resultado de un desequilibrio profundo entre la biología humana y el estilo de vida moderna. En Panamá, el auge de la comida rápida, las bebidas azucaradas y el sedentarismo ha generado un entorno que promueve la inflamación, la resistencia a la insulina y el deterioro progresivo de la salud. Hoy, el 70% de la población adulta vive con sobrepeso y obesidad, mientras que la diabetes y la hipertensión so consolidan como las principales causas de muerte y discapacidad.
En este contexto, la Medicina funcional e integrativa ofrece una vía transformadora: pasar de tratar síntomas, a reparar sistemas biológicos. Este modelo entiende que la enfermedad no surge de manera aislada, sino como resultado de múltiples factores: nutricionales, emocionales, ambientales y genéticos; que interactúan en red. Su enfoque se centra en devolver al cuerpo su capacidad innata de autorregulación, utilizando herramientas como la nutrición terapéutica, el control del estrés, la optimización del sueño y la restauración de la salud intestinal.
La nutrición funcional es el eje operativo de este paradigma. No se trata solo de contar calorías, sino de utilizar los alimentos como información metabólica, capaces de modular la inflamación, mejorar la sensibilidad a la insulina y reequilibrar el eje intestino-cerebro-hormonas.Este tipo de medicina busca educar al paciente, no solo curarlo, promoviéndotelas una conciencia activa sobre la relación entre hábitos y bienestar.
El desafío para Panamá no es únicamente clínico, sino cultural: pasar de una alimentación reactiva a una alimentación consciente, y de un modelo médico centrado en la enfermedad a uno enfocado en la prevención y la funcionalidad humana. Si el país adopta políticas sostenibles de educación alimentaria, fomenta la actividad física y apoya modelos de atención integrativa como los que impulsa Rebanew Health Pro, será posible revertir la tendencia creciente de obesidad, diabetes e hipertensión.
En definitiva, la medicina del futuro - que ya practicamos hoy - es aquella que entiende al paciente como un ecosistema, no como un conjunto de órganos enfermos. Y su meta final no es solo prolongar la vida, sino mejorar su calidad, restaurando el equilibrio entre cuerpo, mente y entreno.


Referencias bibliográficas
- Organización Panamericana de la Salud (OPS). Perfil de Salud de Panamá. En: Salud en las Américas+, edición 2024. Washington D.C.: OPS/OMS, 2024.
- Ministerio de Salud de Panamá (MINSA). Encuesta Nacional de Salud de Panamá (ENSPA 2019). Dirección de Planificación, Panamá, 2020.
- Cleveland Clinic Center for Functional Medicine. Functional Medicine Outcomes Report 2021. Cleveland, Ohio: Cleveland Clinic, 2021.Institute for Functional Medicine (IFM). Functional Medicine Model & Core Principles. 2022. Disponible en: https://www.ifm.org
- National Center for Complementary and Integrative Health (NCCIH/NIH). Integrative, Complementary, and Functional Medicine Approaches. 2023.
- Organización Mundial de la Salud (OMS). Obesity and Overweight Fact Sheet. Actualización 2023.
- Ley N° 114 (2019), República de Panamá. Impuesto Selectivo al Consumo de Bebidas Azucaradas. Gaceta Oficial, julio 2019.
- Pan American Health Organization (PAHO). Health in the Americas: Panama Country Profile. 2023.
- MINSA Panamá. Estrategia Nacional para la Prevención de Enfermedades Crónicas No Transmisibles 2023–2030. Ministerio de Salud, Panamá, 2023.
- Harvard T.H. Chan School of Public Health. Nutrition Source: The Global Epidemic of Obesity and Diabetes. 2023.
- BMJ Open. Effectiveness of Integrative and Functional Medicine Approaches on Chronic Diseases: A Systematic Review. BMJ Open, 2021;11:e046075.
- Johns Hopkins University. Metabolic Syndrome and Inflammation Pathways. Journal of Clinical Endocrinology & Metabolism, 2022.
Escrito por:
Dr. Joaquin Jair Batista Miranda
Salud Funcional e Integrativa, Coach Nutricional, Epigenetica y Biorresonancia
Panamá, Ciudad de Panamá